
Una dintre cele mai frecvente boli astăzi esteosteocondroza coloanei lombare. Atât bărbații, cât și femeile apelează în mod egal la medicii cu această boală.
Cel puțin o dată în viață, fiecare dintre noi a experimentat dureri în partea inferioară a spatelui, sacrum sau extremități inferioare. Adesea, fără să știm, numim acest tip de durere „nerv ciupit în partea inferioară a spatelui".
Cauzele osteocondrozei lombare
Conform cercetărilor efectuate de medici și oameni de știință, principala cauză a osteocondrozei coloanei lombare este postura verticală. Cu toate acestea, nu toți oamenii suferă de osteocondroză. Factorii provocatori care accelerează dezvoltarea bolii sunt: tulburările metabolice, inactivitatea fizică, leziunile, excesul de greutate, ridicarea necorespunzătoare a greutăților.
Sursa durerii în osteocondroză este ciupirea rădăcinilor nervoase, care apare după proeminența discului intervertebral și îngustarea decalajului intervertebral. Această abatere se formează atunci când nutriția se deteriorează, procesele naturale de oxigen și schimb limfatic în țesuturile discurilor intervertebrale sunt perturbate. Ca urmare, capacitatea de absorbție a șocurilor a discurilor intervertebrale scade, iar nucleul pulpos al discului scade treptat și se usucă.
Din punct de vedere anatomic, osteocondroza lombară este un proces de transformare a cartilajului în oase, având ca rezultat o presiune excesivă asupra rădăcinilor nervoase care se extind din măduva spinării. Această schimbare provoacă durere. Creșterea excesivă a țesutului osos apare din cauza deteriorării nutriției discurilor intervertebrale, a pierderii de lichid și a tulburărilor de structură și funcționare.
Când proeminența discului intervertebral în timpul dezvoltării osteocondrozei coloanei lombare devine mai gravă, provoacă dezvoltarea proeminenței lombare și a herniei de disc lombare din cauza rupturii inelului fibros.
Sindromul de durere se formează din cauza ciupitului nervului spinal în osteocondroza lombară și se numește lomboischialgie. Acest simptom este însoțit de amorțeală a extremităților inferioare. În funcție de natura și localizarea durerii, boala poate fi împărțită în sciatică și lombago. Inflamația unui nerv din cauza ciupitului său se numește radiculită. Metodele de tratare a radiculitei cu analgezice, de fapt, sunt doar eliminarea simptomelor și sunt ineficiente, deoarece un astfel de tratament nu afectează adevărata cauză a bolii, și anume procesele degenerative la nivelul discurilor intervertebrale. Pentru a elimina durerea și a lua măsuri preventive pentru a preveni complicațiile, trebuie să urmați un curs cuprinzător de tratament pentru a activa procesele de restaurare în țesuturile discurilor, pentru a normaliza înălțimea și parametrii fiziologici ai discurilor intervertebrale.
Simptomele osteocondrozei coloanei vertebrale lombare
Unul dintre semnele osteocondrozei este compresia rădăcinilor nervilor spinali de către nucleul pulpos proeminent al discului intervertebral. Această compresie are loc în spațiul epidural, care este un fel de recipient pentru rădăcinile coloanei vertebrale. Osteocondroza coloanei lombare se manifestă prin următoarele simptome care corespund unei rădăcini comprimate:
- L1 și L2 – pierderea sensibilității în zona „pantalonului călărețului", și anume în zona inghinală și interiorul coapselor. Durerea poate apărea în ambele picioare simultan dacă osteocondroza lombară este complicată de dezvoltarea unei hernii.
- L5 – durere fulgerătoare, scăderea sensibilității în partea inferioară a spatelui și a sensibilității degetului mare, precum și scăderea capacității de a flexa degetul.
- S1 – durere fulgerătoare, scăderea sensibilității piciorului și a coapsei exterioare, durere la picior de la degetul mic până la al patrulea deget. Adesea, atunci când această rădăcină este deteriorată, se pierd reflexele lui Ahile și plantare.
- Deteriorarea arterei Deproge-Gotteron - în cursul cronic al osteocondrozei, poate apărea paralizia piciorului inferior și a feselor, iar sensibilitatea poate dispărea în zona anogenitală.
- Afectarea simultană a rădăcinilor L5, S și a arterei Deproge-Gotteron determină sindromul de „sciatică paralizantă", pierderea funcțiilor pelvine și motorii.
Osteocondroza coloanei vertebrale lombare poate provoca proeminențe și hernii din cauza sarcinilor semnificative pe această parte a coloanei vertebrale. Aceste complicații se dezvoltă foarte repede, așa că este foarte important să le tratați în timp util. Nu vă întârziați vizita la un vertebrolog, treceți la o examinare completă și căutați ajutor calificat la primele simptome de osteocondroză lombară.
Complicațiile osteocondrozei coloanei vertebrale lombare
Ischemia compresivă-vasculară poate fi considerată o complicație a osteocondrozei lombare. Această patologie se dezvoltă din cauza aprovizionării cu sânge a măduvei spinării, a reducerii deschiderilor intervertebrale pentru vase și artere, precum și a îngustării structurilor periferice ale vertebrelor. Motivul dezvoltării acestei patologii este aplatizarea discurilor, mobilitatea excesivă a coloanei vertebrale, ligamentele slăbite, formarea de osteofite și neoatroza. Vătămarea permanentă și presiunea asupra unui vas sau arteră ciupit apar din cauza oricărei mișcări a coloanei vertebrale care afectează zona afectată. În plus, se poate dezvolta o îngustare reflexă a vasului care trece prin deschiderea prinsă a canalului. Acest efect se numește „pat îngust".
Medicii vertebrologi identifică o altă complicație gravă a osteocondrozei coloanei lombare. Mielopatia compresivă este o tulburare a măduvei spinării care apare din cauza îngustării canalului spinal. În funcție de localizare, simptomele și severitatea patologiei pot varia. Cel mai adesea, cursul bolii este caracterizat de episodicitate - după un atac există o perioadă de remisie.
Osteocondroza lombară poate fi complicată de o hernie de disc TXII-L1, care pune presiune și provoacă leziuni ale segmentelor S1-S2, L2-L-4 ale măduvei spinării. Un pacient cu această complicație simte durere în partea inferioară a spatelui, a piciorului inferior, a coapsei, precum și slăbiciune la nivelul picioarelor. Mușchii fesieri și gambei devin treptat hipotonici și hipotrofici, cad reflexele lui Ahile și plantare și se formează pareza piciorului. Spatele și suprafețele exterioare ale piciorului și piciorului inferior se caracterizează prin sensibilitate redusă sau absența sa completă.
Dacă se dezvoltă o hernie de disc LI-II, în care presiunea excesivă asupra segmentului coccigian S3 crește, osteocondroza coloanei lombare are următoarele simptome: perturbarea organelor pelvine, incontinență fecală și urinară, constipație, pierderea sau scăderea sensibilității zona anogenitală, dezvoltarea escarelor, reflexul de prolaps anal.
„Sindromul Cauda equina" se dezvoltă atunci când rădăcinile nervoase sunt comprimate de la prima vertebră lombară și mai jos. Un vertebrolog experimentat observă că acest sindrom se dezvoltă cel mai adesea la pacienții cu îngustime congenitală a canalului spinal. „Cauda equina" este un mănunchi de rădăcini nervoase care conține rădăcinile terminale ale măduvei spinării începând cu primul segment. Numele a apărut din asemănarea cu coada unui cal. Diagnosticul acestui sindrom depinde în mare măsură de prezența durerii chinuitoare de natură radiculară. Această caracteristică distinge sindromul cauda equina de alte complicații în care nu există durere acută.
Sindromul cauda equina este caracterizat prin dureri intense la nivelul sacrului și spatelui inferior, care iradiază către fese, regiunea anogenitală și suprafața posterioară a coapsei. În unele cazuri, apar pareză, paralizie periferică și tulburări senzoriale. Cazurile severe se caracterizează prin paralizia feselor și a ambelor picioare. O trăsătură caracteristică a complicației poate fi considerată asimetria tulburărilor senzoriale și motorii.
Osteocondroza lombară poate provoca dezvoltarea sindromului mielogen de „claudicație intermitentă", în care există slăbiciune la nivelul picioarelor în timpul mersului, nevoia frecventă de a urina și amorțeală în partea inferioară a trunchiului. Cauza acestui disconfort este alimentarea slabă cu sânge a părților inferioare ale măduvei spinării. După odihnă, aceste senzații dispar.
Odată cu ischemia rădăcinilor caudei equina, apare „claudicația intermitentă" caudogenă - pielea de găină și senzații de furnicături la mers. În timp, acest simptom poate crește mai sus, ajungând la perineu, organele genitale și inghinale. Slăbiciunea la nivelul picioarelor dispare după o scurtă odihnă.
Comprimarea arterei Adamkiewicz poate apărea din cauza mișcării bruște nereușite, ridicării greutăților sau tremurării. Această complicație a osteocondrozei coloanei lombare se manifestă ca tulburări ale organelor pelvine, pierderea sensibilității, apariția escarelor și atrofia mușchilor picioarelor.
Osteocondroza coloanei lombare se manifestă prin dureri dureroase în partea inferioară a spatelui. Datorită șederii prelungite într-o poziție inconfortabilă, durerea se poate intensifica. După somn sau odihnă în decubit dorsal, durerea dispare sau dispare complet.
Apariția unor situații stresante pentru organism poate determina dezvoltarea unei afecțiuni acute. Cel mai adesea, acest lucru se întâmplă în timpul hipotermiei, sarcinilor grele și mișcărilor bruște. O exacerbare se caracterizează prin durere severă, care din regiunea lombară poate coborî până la picioare. Corpul poate încerca independent să reducă sarcina pe partea afectată a coloanei vertebrale prin tensiune puternică în mușchii spatelui inferior. Un pacient cu osteocondroză a coloanei lombare încearcă să găsească o poziție confortabilă în care durerea să dispară.
Diagnosticul osteocondrozei lombare
Diagnosticul de osteocondroză se realizează în mai multe etape. Medicul trebuie să discute cu pacientul, să întrebe despre plângeri, să afle despre natura durerii, unde este localizată, la ce oră se fac simțite senzațiile dureroase, durata, intensitatea lor etc. In plus, medicul va afla in ce conditii apare durerea, cand se intensifica sau scade.
După aceasta, medicul vertebrolog examinează anamneza, adică. istoricul bolii. Medicul vă va clarifica cu siguranță cât durează starea dureroasă, care a fost cauza durerii și cum vă simțiți în perioada în care disconfortul dispare. Un punct important este tratamentul preliminar, precum și eficacitatea anumitor metode de tratament. Un medic calificat va întreba cu siguranță pacientul despre condițiile de viață și de lucru, amplitudinea de mișcare, bunăstarea sub anumite sarcini și bolile anterioare. Este foarte important să aflăm dacă pacientul a avut leziuni la coloana vertebrală, dacă a făcut sport și dacă rudele apropiate au avut boli ale coloanei vertebrale.
Următorul pas în diagnostic va fi examinarea pacientului. Medicul va acorda atenție poziției capului, picioarelor și brațelor în raport cu corpul, mersul, modul de ținere, simetria zonelor corpului, starea pielii în zona afectată și mișcările pacientului. După aceasta, se stabilește intervalul de mișcare a coloanei vertebrale și nivelul de deteriorare. Pentru a face acest lucru, medicul va cere pacientului să se aplece înainte, lateral, înapoi, îi va cere să miște diferite părți ale spatelui și să-și încline capul. O persoană sănătoasă nu ar trebui să experimenteze nicio scrapățire sau durere în articulații în timpul unui test atât de simplu.
Dacă pacientul nu suferă de osteocondroză, atunci el poate ajunge la piept și umăr cu bărbia. Mișcările capului în fiecare direcție sunt de aproximativ 60 de grade. Un unghi de 45 de grade se formează prin aplecarea laterală între cap și coloana cervicală superioară. Distanța de la sacrum la procesul spinos al celei de-a șaptea vertebre cervicale crește cu 5-7 centimetri la aplecarea înainte. Această distanță se reduce cu 5-6 cm la aplecarea înapoi. Un vertebrolog experimentat va acorda atenție modului în care articulațiile genunchiului și șoldului participă la îndoire și cum se schimbă configurația coloanei vertebrale.
Tratamentul osteocondrozei coloanei lombare
Osteocondroza lombară necesită un tratament complex, intensiv și de lungă durată. Acest lucru este valabil mai ales pentru cazurile cronice cu multiple hernii intervertebrale și proeminențe.
Efectivtratamentul osteocondrozei coloanei lombarese realizează prin metode reflexe care nu provoacă efecte secundare, dar aduc beneficii maxime. Amintiți-vă, recuperarea după o boală atât de gravă nu poate veni rapid. În fiecare caz de osteocondroză lombară, medicul prescrie un regim de tratament individual.
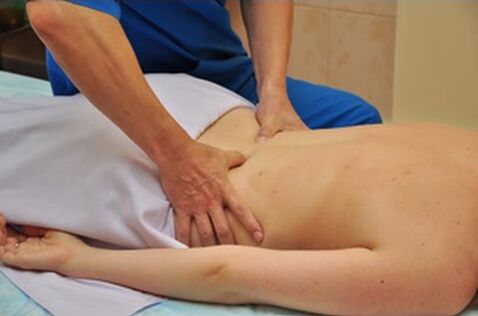
Este de remarcat faptul că terapia manuală poate fi utilizată numai în cazurile în care coloana vertebrală a pacientului nu este deteriorată de proeminențe și hernii intervertebrale. Utilizarea integrată a acestor tehnici vă permite să restabiliți microcirculația sanguină normală, să eliminați congestia, edemul vascular, să ameliorați spasmele musculare, să restabiliți echilibrul proceselor metabolice în țesuturile vertebrelor și discurilor intervertebrale și, de asemenea, să îmbunătățiți nutriția țesuturilor din regiunea lombară. Ca urmare, procesul natural de regenerare este stimulat. Este de remarcat faptul că, în caz de osteocondroză lombară, terapia manuală ar trebui să vizeze îmbunătățirea funcțiilor coloanei vertebrale.
Procedurile de tratament pentru osteocondroza lombară sunt completate de utilizarea unor remedii pe bază de plante care îmbunătățesc inervația în organism și, de asemenea, restabilesc echilibrul proceselor metabolice. Medicul vertebrolog va recomanda pacienților corecție nutrițională și un stil de viață mai activ. Este important să vă ajustați greutatea corporală, deoarece excesul de greutate exercită o presiune suplimentară asupra spatelui inferior și, de asemenea, agravează dezvoltarea osteocondrozei coloanei lombare.
Un specialist cu experiență care tratează osteocondroza permite pacientului să obțină rezultate serioase, precum și să evite intervenția chirurgicală, să îmbunătățească activitatea motrică, să elimine durerile de spate și să îmbunătățească complet organismul pentru a preveni exacerbările ulterioare. Durerea acută dispare după 1-3 ședințe de terapie manuală, iar efectul pozitiv al tratamentului se atinge în medie după 10-15 ședințe. Amintiți-vă că inițierea la timp a tratamentului este o garanție a obținerii unor rezultate pozitive.
În perioada de exacerbare a durerii în partea inferioară a spatelui, pacientului i se recomandă să rămână în pat timp de 2-3 zile. Pentru ameliorarea rapidă a durerii, se prescriu antiinflamatoare nesteroidiene, analgezice, venotonice, diuretice, acid nicotinic și vitamine B. Mersul cu cârje, tracțiunea uscată sau subacvatică a coloanei vertebrale poate fi prescrisă și pentru descărcarea coloanei vertebrale. Dacă este necesar, se prescriu blocaje cu glucocorticoizi sau blocaje paravertebrale cu anestezic.
Tratamentul fizioterapeutic al osteocondrozei coloanei lombare poate include, de asemenea, electroforeză, terapie cu laser și radiații ultraviolete. Terapia fizică este o componentă obligatorie a unui program cuprinzător de tratament. Unele exerciții pot fi folosite în stadiul acut, dar aproape toate exercițiile sunt recomandate a fi efectuate după ce durerea s-a redus. Datorită exercițiului fizic regulat, nutriția țesuturilor este restabilită, aprovizionarea cu sânge și limfa a discurilor intervertebrale este îmbunătățită, iar flexibilitatea și elasticitatea articulațiilor și cartilajului sunt restabilite treptat. Astfel, starea pacientului se îmbunătățește, iar intervalul dintre perioadele de exacerbare se prelungește.
Tratamentul balnear are, de asemenea, un efect bun asupra sănătății. În stațiunile climatice se prescriu băi cu iod-brom, hidrogen sulfurat și radon.
Metodele de tratament chirurgical sunt utilizate numai dacă durerea pacientului nu poate fi atenuată prin metode conservatoare pentru o lungă perioadă de timp, cu pareză a mușchilor extremităților inferioare și întreruperea proceselor de urinare și defecare naturală. În timpul operației, hernia de disc este îndepărtată și segmentul spinal este întărit.
Prevenirea osteocondrozei lombare
Prevenirea osteocondrozei lombare constă în respectarea unor reguli simple recomandate de medicul vertebrolog. Amintiți-vă că dezvoltarea bolii poate fi prevenită doar respectând cu atenție aceste reguli, indiferent de ce:
- Păstrați-vă partea inferioară a spatelui uscată și caldă, nu vă răciți prea mult coloana vertebrală și evitați curentele de aer.
- Nu ridicați obiecte grele și nu le transportați pe distanțe lungi.
- Încercați să nu faceți mișcări bruște.
- Mențineți poziția corectă atunci când lucrați și vă odihniți.
- Schimbați-vă poziția cât mai des posibil, încercând să nu rămâneți într-o poziție mult timp.
- Faceți kinetoterapie.
- Încercați să nu rămâneți într-o poziție îndoită mult timp.
- Când curățați, utilizați mopuri lungi, o mătură și un aspirator cu tub lung, pentru a nu fi nevoit să vă aplecați.
- Ridicați corect greutăți: aplecați-vă cu spatele drept sau îndoiți genunchii, ridicați pungile cu spatele drept și ridicați-vă drept. Țineți mâinile cu sarcina cât mai aproape de corp.
- Dacă trebuie să vă aplecați pentru a ridica ceva de pe podea, cum ar fi sub o masă sau sub pat, puneți-vă pe un genunchi și țineți spatele drept.
- Distribuiți greutățile în mod egal între două mâini.
- Întărește-ți mușchii fesieri, întinde-ți coloana vertebrală, fă o plimbare în fiecare zi.
- Echilibrează-ți dieta, îmbogățește-ți dieta cu lactate și produse vegetale.
- Respectați regimul de băut - 1, 5-2 litri de apă și ceaiuri de plante pe zi.
- Scapa de obiceiurile proaste - alcool, fumat, droguri.



















